Für viele Paare, die versuchen, durch assistierte Reproduktion Nachwuchs zu bekommen, ist jeder Schritt auf dem Weg zur Elternschaft voller Hoffnung und Anspannung. Einer der emotional herausforderndsten Momente kann die Feststellung sein, dass die Embryonen bis zum Transfer nicht überlebt haben. Diese Situation kann für viele sehr belastend sein und viele Fragen über die nächsten Schritte aufwerfen. Wie geht man mit einer solchen Nachricht um? Welche Möglichkeiten gibt es, wenn man sich in dieser Situation befindet? Im folgenden Artikel gibt Dr. Martina Procházková von den FertiCare Kliniken einen umfassenden Überblick darüber, was Sie nach dieser Enttäuschung tun können und wie Sie Hoffnung und Orientierung auf Ihrem Weg zur Elternschaft zurückgewinnen können.

Dr. Martina Procházková, FertiCare Clinics, Tschechien, Ferticare.
Inhalt des Artikels:
- Embryonalentwicklung im Labor
- Bewertung der Embryonen im Labor, ihre Qualität und Verbesserungsmöglichkeiten während der Entwicklung
- Wenn die Embryonalentwicklung scheitert: Was bedeutet das, was sind die Gründe und welche Lösungsmöglichkeiten gibt es für weitere Zyklen
- Behandlung in den FertiCare-Kliniken
Embryonalentwicklung im Labor
Tag 1 nach der Befruchtung: 17 ± 1 Stunde nach ICSI wird das Fertilitätsergebnis – die Befruchtung – bewertet. Es entsteht eine ZYGOTE, die zwei identische Primärkerne mit mehreren Pränuklei aufweist. Die Zygote ist von einer Hülle, der Zona pellucida, umgeben. Unterhalb der Zona pellucida befinden sich zwei Polkörper. In den nächsten Stunden teilt sich der Embryo in zwei Zellen.
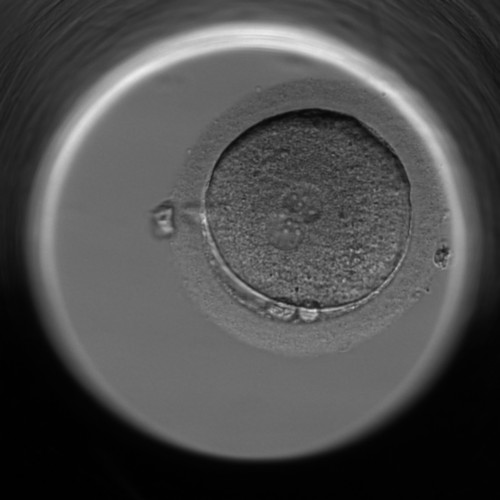
Tag 2 nach der Befruchtung: 44 ± 1 Stunde nach der Befruchtung besteht der Embryo bereits aus vier Zellen, den sogenannten Blastomeren.
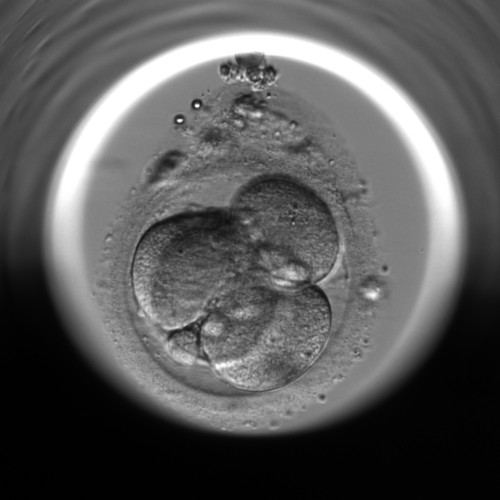
Tag 3 nach der Befruchtung: 68 ± 1 Stunde nach der erfolgreichen Befruchtung hat der Embryo sechs bis acht Zellen und der Kompaktierungsprozess beginnt = Zellen rücken einander
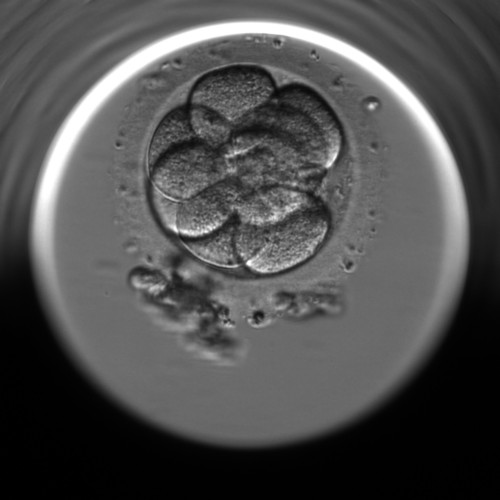
Tag 4 nach der Befruchtung: 92 ± 2 Stunden bildet sich eine kompakte Morula. Darin bildet sich eine Höhle und Embryoblast und Trophoblast differenzieren sich.
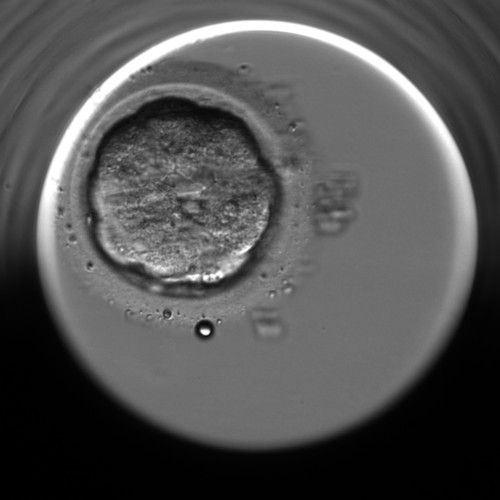
Tag 5 nach der Befruchtung: 116 ± 2 Stunden bildet sich eine frühe Blastozyste mit einer kleinen Höhle, gefolgt vom Stadium der expandierten Blastozyste. An diesem Tag wird der Embryo in die Gebärmutter übertragen.
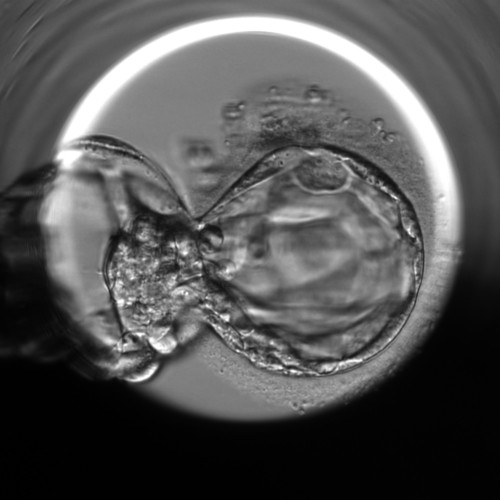
Bewertung der Embryonen in unserem Labor (nach Gardner und Schoolcraft)
Bewertung der frühen Entwicklungsstadien (insbesondere Tag 2 und Tag 3): z. B. 4A2, 12B3
Erste Ziffer – Anzahl der Blastomeren
Buchstabe A – gleich große Blastomeren, B – ungleich große Blastomeren
Zweite Ziffer – Anzahl der Fragmente:
- = keine Fragmentierung
- = < 20 % Fragmentierungen
- = 20-50 % Fragmentierungen
- = > 50 % Fragmentierungen
Bewertung der höheren Stufen (insbesondere Tag 4):
- Comp? – teilweise Kompaktierung, aber einige Blastomeren bleiben frei
- Comp – kompaktierter Embryo, einzelne Blastomeren haben keine sichtbaren Zellgrenzen Comp+fr – kompaktierter Embryo mit ausgeschiedenen Fragmenten
- Comp-mb – aus wenigen Zellen kompaktierter Embryo
- FBC? – das Blastocoel beginnt sich zu entwickeln
- FBC – Blastocoel ist sichtbar und füllt nur ein minimales Gesamtvolumen des Embryos aus
Bewertung der Blastozystenqualität am Tag 5 der Entwicklung und deren Auswahl für den Transfer, z. B.: 4AA, 4AB oder 4BB
- Ziffer: gibt die Größe und Ausdehnung des Blastocoels an
- Erster Buchstabe – gibt die Qualität des Embryoblasten an
- Zweiter Buchstabe – gibt die Qualität des Trophoblasten an
Größe des Blastocoels:
- – das Blastocoel ist deutlich ausgebildet und füllt etwa 1/2 des Blastozystenvolumens aus
- – kavitierte Blastozyste: das Blastocoel füllt das gesamte Blastozystenvolumen aus
- – expandierte Blastozyste: das Volumen des Embryos ist größer als in den vorherigen Fällen, ZP ist sehr dünn
- – schlüpfende Blastozyste: Herniation der Trophoblastzellen durch die ZP ist erkennbar
- – geschlüpfte Blastozyste: Die Blastozyste befindet sich außerhalb der ZP, die leere ZP liegt in der Nähe des Embryos
Qualität des Embryoblasten:
A – der Embryoblast besteht aus vielen dicht gepackten Zellen
B – der Embryoblast besteht aus einer kleineren Anzahl von locker gruppierten Zellen
C – der Embryoblast besteht aus wenigen Zellen
Qualität des Trophoblasten:
A – viele Zellen bilden ein zusammenhängendes Epithel
B – wenige Zellen, die ein lockeres Epithel bilden
C – der Trophoblast wird von wenigen Zellen gebildet
Man merke sich: Nur weil sich der Embryo langsamer entwickelt und am 5. Tag noch nicht das Blastozystenstadium erreicht hat, heißt das nicht, dass es sich um einen schlechten Embryo handelt. Er ist einfach noch nicht so weit in der Entwicklung fortgeschritten. Die Entwicklung ist kein negativer Aspekt bei der Bewertung.
Sagt die Embryobewertung erfolgreiche Schwangerschaftsergebnisse voraus?
Unser Ziel ist es, den besten Embryo der Patientin auszuwählen, der uns die größten Chancen für eine erfolgreiche Schwangerschaft bietet. Tatsache bleibt jedoch, dass manchmal selbst der am besten bewertete Embryo nicht zu einer Schwangerschaft führt und ein schlechter bewertete Embryo mit der Geburt eines gesunden Kindes endet. Wir sagen den Transfer daher ab, wenn wir nur sehr fragmentierte und degenerierte Embryonen zur Auswahl haben, Embryonen, die sich nicht mehr entwickeln oder pathologische Befunde bei der Präimplantationsdiagnostik aufweisen.
Was beeinflusst die Qualität des Embryos?
Oozyten und Spermien von guter Qualität sind die Hauptvoraussetzung für einen Embryo von guter Qualität. Die Follikelentwicklung, somit auch der Eizelle, vom Beginn des Wachstums bis zum vollständig entwickelten Sekundärfollikel dauert etwa 290 Tage. Über die ganze Zeit hinweg wirkt eine Reihe von Faktoren auf den Follikel ein, die seine Qualität beeinflussen können. Inadäquate Stimulation, hormoneller Zustand des Körpers, einige Erkrankungen (z. B. Endometriose, polyzystisches Ovarialsyndrom, Schilddrüsenerkrankung …), Prädisposition, Lebensstil und Stress können die Ursache für eine schlechtere Qualität der Oozyten sein. Eine wichtige Rolle spielt ebenfalls das Alter. Mit zunehmendem Alter steigt nämlich das Risiko genetischer Mutationen, also für Chromosomenanomalien, erheblich. Die genetische Qualität der Oozyte und des Spermiums ist daher entscheidend.
Welche Faktoren beeinflussen das Wachstum und die Lebensfähigkeit des Embryos?
Aus der vorhergehenden Frage wissen wir bereits, dass die Qualität des Embryos ausschlaggebend ist, denn nur ein solcher Embryo ist lebens- und entwicklungsfähig. Der Embryo muss ohne genetische Anomalien sein. Eine Rolle spielt auch der Zustand der Gebärmutterschleimhaut. Wenn die Schleimhaut zu dünn ist oder andere Anomalien aufweist, kann sich dies negativ auf die Lebensfähigkeit des Embryos auswirken. Wir können auch eine Überreaktion des Immunsystems der Frau beobachten, das sich gegen den Embryo richtet. Das hormonelle Ungleichgewicht spielt ebenfalls eine wichtige Rolle. Nicht zu vergessen sind auch Stress und ein ungesunder Lebensstil.
Wie kann das Überlebenspotenzial von Embryonen während des Entwicklungsprozesses im Labor verbessert werden?
- Die Laborausstattung:
- Moderne Inkubatoren (CO2-Inkubatoren mit reduzierter Sauerstoffatmosphäre) in den Labors sind so konzipiert, dass sie während der Kultivierung optimale Bedingungen für die Entwicklung der Embryonen schaffen.
- Die Überwachung der Embryonen mit einem EmbryoScope, wobei der Embryo nicht aus dem Inkubator entnommen werden muss, um unter dem Mikroskop betrachtet zu werden, sondern seine Entwicklung kontinuierlich und ohne jegliche Manipulation überwacht werden kann.
- Dauer der Kultivierung:
- Die Embryonen werden 5 bis 6 Tage lang im Labor kultiviert. Anschließend werden sie entweder in die Gebärmutter der Mutter übertragen oder eingefroren.
- Eine längere Kultivierung kann die Auswahl qualitativ hochwertiger Embryonen ermöglichen.
- Ausreichend fachkundiges Personal:
- Im Labor ist schnelles und sorgfältiges Arbeiten unerlässlich. So wird beispielsweise die Teilungsspindel der Oozyten bereits nach wenigen Minuten Abkühlung auf Labortemperatur beschädigt. Dauert die Exposition mehrere zehn Minuten, ist die Schädigung dauerhaft. Auch bei der täglichen Bewertung von Embryonen, die sich nicht im EmbryoScope befinden, muss schnell und sorgfältig vorgegangen werden, damit die Embryonen so kurz wie möglich außerhalb des Inkubators verbleiben.

Was bedeutet es, wenn die Embryonen das Transferstadium nicht erreichen?
Wenn die Embryonen das Blastozystenstadium nicht erreichen, bedeutet dies, dass sie sich nicht weit genug entwickelt haben, um in die Gebärmutterschleimhaut implantiert zu werden. Die Implantation ist der entscheidende Moment, in dem sich die Blastozyste an der Gebärmutterschleimhaut anheftet und beginnt, sich zu einem Fötus zu entwickeln. Kommt es nicht zur Einnistung, scheitert die Schwangerschaft. Das Blastozystenstadium ist wichtig, denn jetzt entscheidet sich, ob sich der Embryo erfolgreich einnisten und zu einem Fötus entwickeln wird.
Wie häufig kommt es vor, dass sich Embryonen nicht richtig entwickeln?
Diese Frage beantwortet die Abbildung 1. Das Diagramm zeigt, dass nicht alle entnommenen Eizellen befruchtet werden, und somit nicht alle am 5. Entwicklungstag zur Bildung einer qualitativ hochwertigen Blastozyste führen. Eine wichtige Rolle spielt dabei das Alter der Patientin. Die Grafik zeigt uns auch, dass Embryonen, die sich bis zum 3. Tag normal entwickelt haben, das Blastozystenstadium möglicherweise gar nicht erreichen. Wir bevorzugen daher die verlängerte Kultivierung von Embryonen, um die besten Blastozysten zu transferieren, und keine Embryonen, die den 5. Tag nicht überleben würden.
Diagramm 1: Vergleich der Eizellbefruchtung und der weiteren Entwicklung von Embryonen nach Alter der Patientin
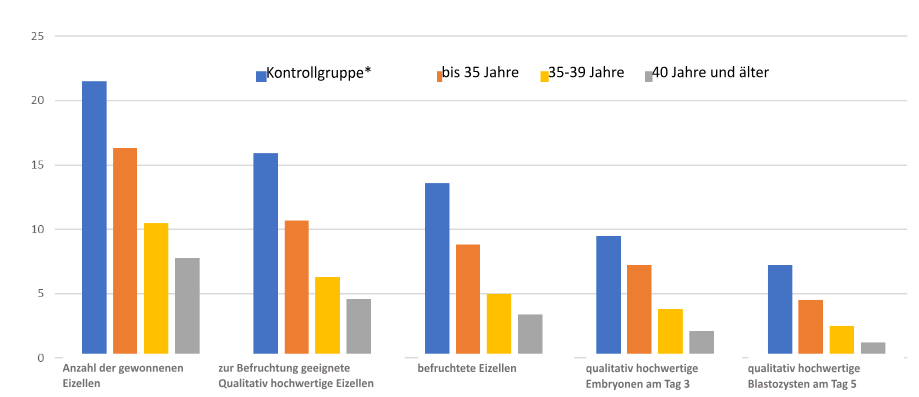
*Kontrollgruppe – gesunde Frauen unter 35 Jahren ohne Fruchtbarkeitsstörung
Tabelle 1 – Parameter und Erfolg der Kultivierung nach Alter der Patientin
| Jahr 2023 | bis 35 Jahre | 35-39 Jahre | 40 und älter |
| Anzahl der Patientinnen | 28,33 % | 26,62 % | 45,02 % |
| Durchschnittsalter | 31 | 37 | 43 |
| Zyklen ohne Eizellgewinnung nach der Stimulation | 0,8 % | 2,4 % | 4,50 % |
| Zyklen ohne ET oder ohne Kryo-Embryonen | 3,6 % | 7,2 % | 19,70 % |
| Durchschnittliche Anzahl der entnommenen Eizellen | 16,3 | 10,5 | 7,8 |
| Durchschnittliche Befruchtungsrate | 82,2 % | 79,4 % | 73,9 % |
| Ausbeute der Kultivierung | 51,1 % | 50,0 % | 35,3 % |
| Durchschnittliche Anzahl der Embryonen, die aus einem IVF-Zyklus vitrifiziert wurden | 3,8 | 2,1 | 1,1 |
Was kann getan werden, um die Qualität der Embryonen für künftige Zyklen zu verbessern?
Es gibt mehrere Möglichkeiten:
1. Die Auswahl der richtigen Samenzelle:
- PICSI = Physiologische intrazytoplasmatische Spermieninjektion ist eine Methode zur Spermienselektion durch einen Hyaluronan-Bindungstest. Nur reife Spermien verfügen über ein funktionsfähiges Akrosom und sind in der Lage, sich auf diese Weise zu verbinden.
- IMSI Intrazytoplasmatische morphologisch selektierte Spermieninjektion: Bei dieser Methode werden die Spermien für die ICSI auf der Grundlage ihrer detaillierten Morphologie ausgewählt.
- MFSS = mikrofluidische Spermientrennung: Diese Methode ahmt das natürliche Milieu in den Eileitern nach und ermöglicht die Auswahl gut beweglicher Spermien ohne signifikante Formabweichungen. Diese Spermien werden dann zur Befruchtung der Eizellen verwendet. Die MFSS-Methode wird vorzugsweise bei grenzwertigen oder leicht pathologischen Ergebnissen des Spermiogramms des Mannes eingesetzt. Ist das Spermiogramm des Mannes im Normbereich, besteht der Vorteil dieser Methode in der Schonung der Spermien. Bei stark pathologischen Befunden, wie Oligoasthenoteratozoospermie oder bei Spermien, die mit der TESE/MESE-Methode gewonnen wurden, ist die Spermienaufbereitung mit MFSS nicht geeignet.
- Halosperm: Die Spermien-DNA-Fragmentierung ist eine Untersuchung, die sich auf den Grad der DNA-Schädigung im Spermienkopf konzentriert. Die genetische Beschaffenheit der Spermien ist entscheidend für eine erfolgreiche Befruchtung und Weiterentwicklung des Embryos.
2. Verlängerte Embryokultur:
- Eine verlängerte Embryokultur von 4 bis 6 Tagen erhöht die Chancen, den Embryo von bester Qualität auszuwählen. Obwohl dadurch die Qualität des Embryos selbst nicht verbessert wird, ermöglicht es, den am besten geeigneten Embryo auszuwählen.
3. Überwachung von Embryonen mit Time-Lapse-Imaging-Systemen: EMBRYOSCOPE
- TLI-Systeme überwachen die Entwicklung von Embryonen und liefern zahlreiche Informationen über die Teilung und den gesamten Entwicklungsprozess. Dies kann dazu beitragen, die Qualität der Embryonen besser zu beurteilen und die besten für den Transfer auszuwählen. Die Embryonen werden bei der Kultivierung nicht manipuliert, der Embryologe muss sie nicht jeden Tag aus dem Inkubator nehmen und ihre Entwicklung unter dem Mikroskop beurteilen.
4. Genetische Untersuchungen:
- Genetische Tests an Embryonen können das Risiko minimieren, dass der ausgewählter Embryo genetische Anomalien aufweist. Dies kann seine Fähigkeit beeinträchtigen, sich einzunisten und zu einem Fötus zu entwickeln.
5. Rechtzeitig kommen:
- Mit zunehmendem Alter nimmt nicht nur die Qualität der Spermien, sondern auch der Eizellen ab. Es ist daher wichtig, Probleme mit der Empfängnis nicht auf später zu verschieben.
Wie viele IVF-Zyklen sollten wir versuchen, bevor wir andere Optionen in Betracht ziehen
Die Anzahl der IVF-Zyklen hängt von der individuellen Situation ab. Es ist wichtig, Ihre gesundheitliche und emotionale Befindlichkeit zu berücksichtigen, wir gehen auch auf Ihre Wünsche ein.
Gibt es spezielle Tests, um nachvollziehen zu können, warum die Embryonen nicht überlebt haben?
Genetische Untersuchungen von Embryonen können wertvolle Informationen darüber liefern, warum die Embryonen nicht überlebt haben. Diese Diagnosemethode wird als Präimplantationsdiagnostik (PGT) bezeichnet und ist zu einem wichtigen Bestandteil der modernen assistierten Reproduktion geworden. Zu den Indikationen für einen PGT gehören zum Beispiel eine positive Familienanamnese mit genetischen Erkrankungen in der Familie, wiederholte Spontanaborte, erfolglose IVF-Versuche sowie das Alter der Mutter.
Wie wirken sich genetische Anomalien auf das Überleben des Embryos aus?
1. Aneuploidie:
- Aneuploidie ist ein Zustand, bei dem der Embryo eine anomale Anzahl von Chromosomen aufweist (z. B. kann er statt der üblichen 46 Chromosomen 45 oder 47 haben). Aneuploide Embryonen haben eine geringere Chance, sich erfolgreich in der Gebärmutter einzunisten, und können zu einer Fehlgeburt führen. Einige aneuploide Embryonen nisten sich möglicherweise überhaupt nicht ein.
2. Monogenetische Mutation:
- Ist eine Erkrankung, die durch Mutation in einem bestimmten Gen ausgelöst wird. Diese Mutationen können verschiedene Aspekte der Embryonalentwicklung beeinflussen. Einige können zu schwerwiegenden Entwicklungsstörungen führen, während andere keine so große Auswirkungen haben.
3. Strukturelle Chromosomenanomalien:
- Dazu gehören Deletionen (Fehlen eines Chromosomenabschnitts und somit der darauf gespeicherten Gene), Duplikationen (Verdoppelung eines Chromosomenabschnitts) oder Inversionen (balancierter struktureller Umbau). Bestimmte strukturelle Anomalien können Probleme bei der Entwicklung des Embryos verursachen und seine Überlebenschancen verringern.
4. Mosaizismus::
- Mosaizismus bedeutet, dass einige Zellen des Embryos eine normale genetische Ausstattung haben, andere dagegen eine anormale aufweisen. Embryonen mit Mosaik können zu unterschiedlichen Ergebnissen führen. Einige nisten sich ein und entwickeln sich normal, während andere scheitern können.
Welche Rolle spielt das Alter der Eltern für die Lebensfähigkeit des Embryos?
- Das Alter der Partnerin ist der wichtigste prädiktive Faktor für die Unfruchtbarkeit des Paares. Im Vergleich zu einer 25-jährigen Frau sinkt das Fertilitätspotenzial einer 35-jährigen Frau auf die Hälfte, einer 38-jährigen auf ein Viertel und einer 40-jährigen auf etwa 5 Prozent. Dies hängt mit der geringen ovariellen Reserve zusammen, die dem natürlichen Alterungsprozess unterliegt. Folglich auch mit einer abnehmenden Qualität der Eizellen und einem höheren Risiko für genetische Defekte des Embryos. Das ist auf die allmähliche Schwächung der schützenden Proteine im Inneren der Eizelle durch oxidativen Stress zurückzuführen. Ältere Eizellen sind daher anfälliger für genetische Anomalien.
- Das Alter des Mannes hat einen erheblichen Einfluss auf seine Fruchtbarkeit, wenngleich dieser Effekt weniger stark ausgeprägt sein kann als bei Frauen. Mit fortschreitendem Alter nimmt die Qualität männlicher Spermien durch folgende Faktoren ab: eine Abnahme des Spermavolumens, eine Verringerung der Beweglichkeit der Spermien und eine Zunahme von Spermien mit genetischen Anomalien.

Kann geänderter Lebensstil den Erfolg künftiger IVF-Zyklen beeinflussen?
Ja, Änderungen des Lebensstils können sich auf den Erfolg künftiger Zyklen der In-vitro-Fertilisation (IVF) auswirken. Wie oben erwähnt, dauert die Follikelentwicklung, somit auch der Eizelle, vom Beginn des Wachstums bis zum vollständig entwickelten Sekundärfollikel etwa 290 Tage. Über die ganze Zeit hinweg wirkt eine Reihe von Faktoren auf den Follikel ein, die seine Qualität beeinflussen können.
1. Gesunde Ernährung:
- Die richtige Ernährung ist der Schlüssel für eine optimale Körperfunktion. Dazu gehört eine ausreichende Zufuhr von Vitaminen, Mineralstoffen und Antioxidantien. Lebensmittel, die reich an Vitamin C, E, Zink und Selen sind, können die Qualität von Eizellen und Spermien positiv beeinflussen.
2. Darm-Mikrobiom
- Das Darmmikrobiom ist die Summe aller im menschlichen Darm vorkommenden Bakterien, die zusammen ein komplexes Ökosystem bilden. Auch wenn der Darm nur ein Verdauungsorgan zu sein scheint, wirkt sich sein Mikrobiom auf unseren gesamten Körper und dadurch auch auf die Fruchtbarkeit aus. Das Darm-Mikrobiom spielt eine wichtige Rolle für das Immunsystem, die Vitamin- und Aminosäuresynthese, die Verdauung und die psychische Gesundheit. Der Verzehr von Ballaststoffen, fermentierten Lebensmitteln und Präbiotika hilft bei der Anpassung des Darm-Mikrobioms.
3. Körperliche Aktivität:
- Regelmäßige moderate körperliche Aktivität kann helfen, ein gesundes Körpergewicht zu halten und die allgemeine Fitness zu verbessern. Ein zu intensives Training kann sich jedoch negativ auf die Fortpflanzungsfunktion auswirken. Es ist wichtig, ein Gleichgewicht zu finden.
4. Stress und Entspannung:
- Stress kann das Hormongleichgewicht beeinträchtigen und die Chancen auf eine erfolgreiche Schwangerschaft verringern. Entspannungstechniken wie Yoga, Meditation oder Massage können helfen, Stress abzubauen.
5. Rauchen und Alkohol:
- Rauchen und übermäßiger Alkoholkonsum können sich negativ auf die Fruchtbarkeit auswirken. Wenn Sie eine IVF planen, ist es ratsam, auf diese Gewohnheiten zu verzichten.
6. Gewichtskontrolle:
- Sowohl Übergewicht als auch Untergewicht können den Hormonhaushalt und die Qualität von Eizellen und Spermien beeinträchtigen. Daher ist es wichtig, ein gesundes Gewicht zu halten.
7. Koffeinkonsum einschränken:
- Zu viel Koffein kann die Fruchtbarkeit beeinträchtigen.
8. Schlaf und Erholung:
- Ausreichend Schlaf und Ruhephasen sind wichtig für die allgemeine Gesundheit und die Fortpflanzungsfunktion.
Welche unterstützenden Ressourcen gibt es für Paare, die mit einem Embryo-Verlust konfrontiert sind?
1. Psychologische Unterstützung:
- Paare können psychologische Unterstützung in Anspruch nehmen, die ihnen hilft, den emotionalen Stress zu bewältigen, der mit der Behandlung von Unfruchtbarkeit und dem Verlust von Embryonen verbunden ist.
2. Kurbehandlung:
- In der Tschechischen Republik ist man auf die Behandlung weiblicher Unfruchtbarkeit in Franzensbad spezialisiert. Dabei werden zur Behandlung der Unfruchtbarkeit natürliche Ressourcen in Kombination mit psychosomatischer und physiologischer Behandlung genutzt.
3. Akupunktur
- Die Akupunktur kann eine geeignete Ergänzung vor dem eigentlichen Embryotransfer sein. Die Akupunktur sorgt für ein wohltuendes Gefühl und Entspannung im kleinen Beckenbereich. Sie verbessert die Durchblutung der Gebärmutter und reduziert die Muskelspannung. Es handelt sich um eine unterstützende Methode.
Der Ansatz in den FertiCare-Kliniken
Nicht nur die oben genannten Informationen und Verfahren stammen aus der Praxis, die wir in den FertiCare-Kliniken in Prag, Karlsbad und Znaim anwenden. Wir greifen auf langjährige Erfahrungen auf dem Gebiet der Reproduktionsmedizin sowohl in der Tschechischen Republik als auch aus den Nachbarländern zurück.
Gleichzeitig legen wir bei der Behandlung und im Kontakt mit den Patienten Wert auf eine individuelle Herangehensweise, gegenseitiges Vertrauen und Aufklärung. Deshalb können Sie sich an uns wenden und wir werden eine individuelle Lösung für Ihre spezifische Situation suchen.
Wir sind bestrebt, Sie während der gesamten Behandlung hilfsbereit und einfühlsam zu begleiten und Ihnen dabei die modernsten und effektivsten Behandlungsmethoden anzubieten. Die technische Ausstattung der Klinik wird kontinuierlich erneuert, damit wir so effizient wie möglich arbeiten können.
In Ferticare helfen Ihnen Experten bei allen Fragen zum Embryotransfer. Die Klinik und ihre Ärzte stehen den Patienten in jedem Schritt der Behandlung unterstützend zur Seite. Weitere Informationen zu den Behandlungen in Ferticare finden Sie heir.
QUELLEN:
Interne Dokumentation SOP Embryokultur und Entwicklungsbewertung. FertiCare SE, Standort Bělehradská 14, 360 01 Karlovy Vary Embryologie-Labor.
NOVÁK, Jan. Reprodukční medicína nejen pro urology. Jessenius. Prag: Maxdorf, [2023]. ISBN 978-80-7345-768-6.
ŘEZÁČOVÁ, Jitka. Reprodukční medicína: současné možnosti v asistované reprodukci. Edice postgraduální medicíny. Prag: Mladá fronta, 2018. ISBN 978-80-204-4657-2.
ŘEŽÁBEK, Karel. Asistovaná reprodukce. 3. aktualisierte und ergänzte Auflage. Farmakoterapie pro praxi. Prag: Maxdorf, [2018]. ISBN 978-80-7345-553-8.TRÁVNÍK, Pavel. Klinická embryologie. Edice postgraduální medicíny. Prag: Mladá fronta, 2018. ISBN 978-80-204-4940-5.



